źródło: Ministerstwo Zdrowia
W Polsce szczepienia obowiązkowe, bezpłatne realizowane są do 19 roku życia. Natomiast szczepienia dorosłych należą do szczepień zalecanych, odpłatnych i są to następujące szczepienia:
Szczepionka jest biologicznym produktem leczniczym, który zawiera antygen (jeden lub kilka), który stymuluje organizm do wytworzenia pamięci immunologicznej, czyli prowadzi do odporności analogicznej, do tej która uzyskuje się w czasie kontaktu z prawdziwym drobnoustrojem.
Główny cel szczepionki to ochrona przed ciężkim przebiegiem choroby oraz powstaniem groźnych powikłań po chorobowych.
Antygeny zawarte w szczepionce stymulują układ immunologiczny w celu utworzenia pamięci immunologicznej zwanej też uodpornieniem poszczepiennym. Antygeny pobudzają układ odpornościowy, aby wytworzył przeciwciała oraz inne elementy układu immunologicznego. Wcześniej układ immunologiczny musi rozpoznać antygen jako obcą cząsteczkę. Takie działanie ma prowadzić do rozwoju odporności lub jej wzmocnienia przeciwko danej bakterii czy wirusowi.
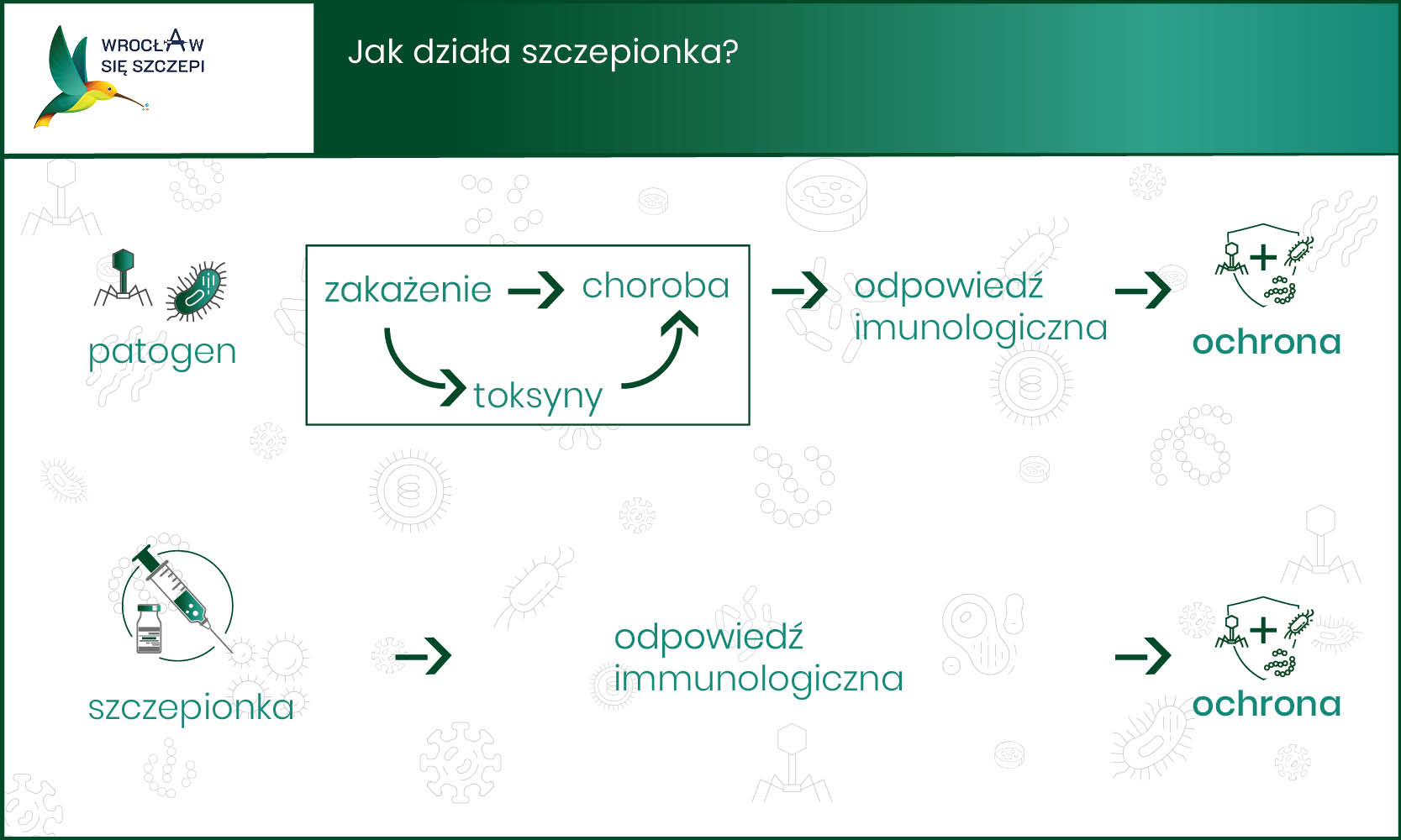
Szczepionka ma zadanie przygotować układ odpornościowy na wypadek kolejnego kontaktu z danym drobnoustrojem. W przypadku zetknięcia, np. z wirusem, na który organizm był zaszczepiony, układ odpornościowy zareaguje szybciej i skuteczniej. Szczepienie zatem imituje sytuację naturalniej infekcji.
Szczepionki dzieli się na żywe, zawierające całe, pozbawione zjadliwości drobnoustroje oraz szczepionki zabite, zawierające inaktywowane (zabite) drobnoustroje lub ich fragmenty, np. pojedyncze białka. Szczepionki żywe wywołują silną odporność już po pojedynczej dawce. Natomiast szczepionki inaktywowane (zabite) wymagają podania kilku dawek.
Szczepionki mogą być jednoskładnikowe (chronić przeciw jednej chorobie, np. szczepionka przeciw poliomyelitis) lub mogą być wieloskładnikowe, np. szczepionka przeciw pneumokokom.
Natomiast szczepionki skojarzone uodparniają organizm równocześnie przeciw kilku chorobom zakaźnym. Zawierają kilka drobnoustrojów/antygenów, pochodzących od różnych drobnoustrojów, np. szczepionka DTP czy MMR.
Najbardziej zaawansowane prace dotyczą 3 rodzajów preparatów szczepionkowych: szczepionek mRNA, szczepionek wektorowych, szczepionek podjednostkowych.
Dotychczas, aby wywołać odpowiedź immunologiczną, część szczepionek zawierała osłabiony lub nieaktywny drobnoustrój (wirusa, bakterię).
Informacje o składzie szczepionek przeciwko COVID-19 znajdują się w charakterystyce produktu leczniczego, opublikowane do powszechnego wglądu na ulotkach.
Szczepionki mRNA mają w pewien sposób nauczyć nasz organizm, jak wytwarzać białko (lub jego fragment), które taką odpowiedź wywołuje. Podczas tego procesu wytwarzane są przeciwciała, które w przyszłości, w razie gdy wirus dostanie się do naszego organizmu, ochronią nas przed zakażeniem lub ciężkim przebiegiem choroby.
W Polsce dopuszczeniem szczepionek do obrotu zajmuje się Prezes Urzędu Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych (URPL). Decyzja może być także podjęta przez Radę Unii Europejskiej lub Komisję Europejską po przeprowadzeniu przez Europejską Agencję Leków procedury scentralizowanej.
21 grudnia 2020 r. Komisja Europejska dopuściła na unijny rynek szczepionkę przeciw koronawirusowi, opracowaną przez koncern Pfizer i firmę BionTech. Europejska Agencja Leków podjęła decyzję o zatwierdzeniu szczepionki.
Do Polski trafiły także preparaty Astra Zeneca, w przyszłości również Johnson&Johnson (Janssen Pharmaceutica NV), CureVac i Moderna.
Więcej czytaj tutaj.
Szczepienia ochronne, prócz higieny oraz antybiotyków, uważane są za jedno z największych osiągnięć współczesnej medycyny. Stosowanie ich w znaczny sposób przyczyniło się do opanowania epidemii chorób zakaźnych i stało się ratunkiem dla wielu milionów ludzkich istnień, a w historii szczepień wiele jest momentów przełomowych
W XVI i XVII wieku choroby zakaźne szybko się rozprzestrzeniały. Wybuchały epidemie ospy prawdziwej, odry i krztuśca, dotykały szczególnie dzieci, u których przebieg choroby był najcięższy. Ospa prawdziwa, która zabiła setki milionów ludzi budziła postrach ludzkości przez wieki. W XVIII w. Edward Jenner dokonał w przełomu w historii medycyny – podania pierwszej szczepionki - przeciwko ospie prawdziwej. Przeprowadził eksperyment, polegający na zaszczepieniu ośmioletniego chłopca wirusem ospy krowiej. U chłopca rozwinęła się łagodna postać choroby i stał się on odporny również na ospę prawdziwą. Dzięki wynalezieniu szczepionki udało się całkowicie zwalczyć tę chorobę.
Wiek XVIII był przełomowy w rozwoju prac nad szczepionkami. Inny naukowiec Louis Pasteur opracował szczepionkę przeciwko wąglikowi i przeciw wściekliźnie. L. Pasteur jako pierwszy wyprodukował szczepionkę opracowaną w laboratorium. Była to szczepionka przeciw cholerze kurcząt.
Osiągnięcia ubiegłych stuleci pozwoliły naukowcom na opracowanie szczepionek przeciwko wielu ostrym i przewlekłym chorobom zakaźnym, takim jak: gruźlica, błonica, krztusiec, tężec, dur wysypkowy, żółta gorączka i grypa. Po II wojnie światowej do użycia wdrożono szczepionki wirusowe, przeciwko poliomyelitis, odrze, śwince, różyczce, ospie wietrznej, wzw typu B i wzw typu A, HPV. Razem te szczepionki każdego roku ratują życie nawet trzem milionom ludzi.
W latach 60-tych XX w. wprowadzono w Polsce Program Szczepień Ochronnych z podziałem, na szczepienia obowiązkowe i zalecane.
O podaniu szczepionki każdorazowo decyduje lekarz. Podczas wizyty szczepiennej lekarz zbiera wywiad dotyczący ewentualnych przeciwwskazań przed zaszczepieniem, informuje o szczepieniach zalecanych oraz możliwości wystąpienia niepożądanych odczynów poszczepiennych. Należy pamiętać, że szczepionkę może podać tylko wykwalifikowany personel medyczny na podstawie kwalifikacji lekarskiej. Szczepionki można łączyć, należy jedynie pamiętać o zachowaniu minimalnego odstępu 4 tygodni przy podaniu dwóch szczepionek żywych.
Odporność grupowa (zbiorowiskowa), inaczej populacyjna odporność na daną chorobę zakaźną. Wraz ze wzrostem liczby uodpornionych osób w populacji na określoną chorobę, zmniejsza się ryzyko zachorowania na nią przez nieuodpornione osoby.
Próg odporności zbiorowiskowej jest definiowany jako odsetek osób uodpornionych w populacji, po osiągnięciu którego liczba nowych zakażonych zaczyna się zmniejszać, zwykle wymaga 90-95% populacji odpornej. Jednak procentowy wskaźnik osób uodpornionych poprzez szczepienie ma różną wartość w zależności od choroby. Dla przykładu, w przypadku odry próg bezpieczeństwa wynosi 95%, dla krztuśca szacowany jest na 92-94%, błonicy i różyczki na 83-86%, świnki na 75-86%, co oznacza, że tyle osób w populacji musi być odpornych na daną chorobę, żeby nie doszło do zakażeń na większą skalę.
Dzięki odporności zbiorowiskowej szczepienie chroni nie tylko osobę zaszczepioną, ale dodatkowo osoby najsłabsze, które nie mogą być zaszczepionie ze względu na przeciwwskazania lub są za mali na szczepienie (niemowlęta) lub chorują przewlekle.
Im więcej osób zostało zaszczepionych, tym większa jest odporność zbiorowiskowa, tym bardziej jesteśmy wszyscy chronieni przed niebezpiecznymi chorobami zakaźnymi.
Narodowy Instytut Zdrowia Publicznego – PZH od lat gromadzi informacje dotyczące liczby osób uchylających się od szczepień obowiązkowych.
W czasie ostatnich 5 lat liczba uchyleń od szczepień obowiązkowych zwiększyła się 3-krotnie, od 16,6 tys. uchyleń w 2015 roku do 48,6 tys. uchyleń w 2019 roku.
Odra jest nadal jedna z głównych przyczyn zgonów małych dzieci na świecie. W roku 2014 zmarło 114 900 osób, 13 zgonów na godzinę. A w latach 2000-2014 szczepienie przeciw odrze zapobiegło 17 milionom zgonów.
Odra jest bardzo zaraźliwą chorobą wirusową. Łatwo się rozprzestrzenia. Wirus odry przenosi się: drogą kropelkową razem z wydzieliną z dróg oddechowych: podczas kaszlenia, wydmuchiwania nosa, mówienia oraz drogą powietrzną. Wirus może przetrwać i pozostać zakaźny do 2 h na powierzchniach (np. blacie stołu) skażonych wydzielinami osoby chorej lub zawieszony w kropli aerozolu w powietrzu. Do zakażenia wirusem odry może więc dojść nawet po tym, jak zakażona osoba opuści pomieszczenie.
Jedna osoba chora na odrę może zarazić 9 z 10 nieuodpornionych osób ze swojego otoczenia. Ryzyko zachorowania na odrę osoby nieuodpornionej po kontakcie z chorym na odrę wynosi aż 90-95%. Niestety chory jest zaraźliwy dla otoczenia od 1-2 dni przed wystąpieniem pierwszych objawów i ok. 4 dni przed wystąpieniem charakterystycznej wysypki odrowej do około 4 dnia utrzymywania się wysypki.
Szczepionka przeciw odrze jest jedną z najlepszych inwestycji zdrowia publicznego, a do zabezpieczenia populacji konieczne osiągnięcie wyszczepialności powyżej 95%.
Kalendarz szczepień to Program Szczepień Ochronnych (PSO). Dokument ten jest sporządzany co roku przez Główny Inspektorat Sanitarny i publikowany na dany rok. Dane, dzięki którym opracowuje się PSO są oparte na aktualnej sytuacji epidemiologicznej, opinii i zaleceniach ekspertów z różnych dziedzin medycyny, konsultantów krajowych, Światowej Organizacji Zdrowia oraz Europejskiego Centrum ds. Zapobiegania i Kontroli Chorób (zgodnie z Programem Szczepień Ochronnych realizowane są szczepienia w Polsce).
Aktualny obowiązkowy kalendarz szczepień możemy znaleźć na portalu Państwowego Zakładu Higieny Narodowego Instytutu Zdrowia Publicznego www.szczepienia.pzh.gov.pl.
Na skutek działań ruchów antyszczepionkowych niektóre ze stosowanych w szczepionkach składniki i konserwanty zostały niesłusznie okryte złą sławą. Szczepionki zawierają substancje pomocnicze, które wpływają na ich stabilność i bezpieczeństwo.
Teorie spiskowe nie uwzględniają jednak, że toksyczność danej substancji zależy nie od samej obecności a od wielkości dawki. Przykładem może być aluminium, którym przypisuje się, m.in. ogromną toksyczność i wywoływanie kalectwa u dzieci. W naturze aluminium występuje, w m.in. powietrzu, glebie, roślinach, wodzie i mleku matki.
Dopuszczalna dawka glinu do spożycia przez dorosłą osobę wynosi ok. 60 mg, a każdego dnia przyjmujemy go z pożywieniem ok. 45 mg na dobę. Tymczasem maksymalna dawka aluminium zawartego w szczepionkach to zaledwie 1,25mg.
Szczepionka z chipem to popularna teoria spiskowa związana z pandemią COVID-19 według raportu EU East Stratcom Task Force. Według teorii spiskowych celem umieszczania mikrourządzeń w szczepionkach jest kontrolowanie umysłów przez Billa Gatesa. Z powodu dużej popularności i potencjalnej szkodliwości tej informacji, zagadnieniem zajął się nawet Państwowy Instytut Badawczy.
Fakty są jednak inne. Szczepionka chroni przed chorobą i zawiera tylko te składniki, które są konieczne do tego aby organizm wytworzył przeciwciała, czyli żeby zabezpieczyła nas sprzed zachorowaniem. Proces produkcji szczepionek jest starannie nadzorowany. Nie ma możliwości, aby znalazły się w niej inne elementy niż składniki konieczne, zatwierdzone do tego, aby powstała szczepionka.
W Polsce dopuszczeniem szczepionek do obrotu zajmuje się Prezes Urzędu Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych (URPL). Decyzja może być także podjęta przez Radę Unii Europejskiej lub Komisję Europejską po przeprowadzeniu przez Europejską Agencję Leków procedury scentralizowanej.
W 1998 r – Andrew Wakefield opublikował kontrowersyjny artykuł w magazynie naukowym „The Lancet”. Artykuł dotyczył 12 dzieci z zaburzeniami z kręgu autyzmu. U 8 dzieci rodzice wiązali wystąpienie pierwszych objawów ze szczepieniem MMR. Po publikacji artykułu realizacja szczepień w Wielkiej Brytanii spadła z 92% w 1996 do 61% w 2003.
W latach 1999-2010 przebadano ponad 650 tys. W badaniu porównano zapadalność na autyzmu i zaburzenia ze spektrum autyzmu w dwóch grupach: dzieci zaszczepionych MMR oraz nieszczepionych. W ciągu 13 lat trwania badania autyzm lub zaburzenia ze spektrum autyzmu rozpoznano łącznie u 6517 dzieci wykazano, że u dzieci szczepionych MMR, w porównaniu z nieszczepionymi, ryzyko rozwoju autyzmu lub zaburzeń ze spektrum autyzmu było podobne.
Dochodzenie w sprawie Wakefielda wykazało, że zmodyfikował wyniki i manipulował danymi pacjentów, żeby potwierdzić związek MMR/autyzm. W 2010 Wakefield został pozbawiony prawa wykonywania zawodu w UK i USA.
Kolejnym mitem jest teza, że nie powinno się szczepić wcześniaków ponieważ mają niedojrzały układ odporności.
Podawanie dzieciom antygenów nie obciąża ich układu odpornościowego, przeciwnie od organizm dziecka od urodzenia uczy się walczyć szczególnie z drobnoustrojami i tylko dzięki temu może funkcjonować prawidłowo.
Grypa jest niezwykle groźną chorobą, głównie z powodu powikłań. Występują one u około 6 proc. osób, najczęściej u dzieci do 2 lat oraz osób po 65. roku życia. Co roku na całym świecie w wyniku powikłań umiera około 2 mln osób, głównie ze względu na osłabienie odporności przez inne występujące równolegle choroby.
Grypa jest jedną z najczęściej występujących wirusowych chorób zakaźnych i istotną przyczyną zachorowań oraz zgonów w wielu regionach świata. Grypa to ostrą, gwałtowną, wirusową chorobą zakaźną. Przenosi się pomiędzy ludźmi drogą powietrzno – kropelkową. Objawia się gorączką, bólami głowy, mięśni i gardła, pojawia się katar, kaszel, wysoka gorączka powyżej 38 C. W niepowikłanym przebiegu choroba trwa do 7 dni. W przypadku powikłanym, grypa może być przyczyną powstania różnych groźnych schorzeń.
Zachorowanie na grypę stanowi poważny problem zdrowotny i społeczny, pochłaniający znaczne koszty ekonomiczne dotykając bezpośrednio samego chorego, jak i pośrednio społeczeństwo. Koszty leczenia chorych na grypę są niewspółmiernie wysokie w stosunku do nakładów na profilaktykę.
Wydział Zdrowia i Spraw Społecznych UM Wrocławia w ramach poprawy jakości opieki nad osobami w wieku senioralnym od 2006 r. realizuje „Program szczepień ochronnych przeciw grypie dla mieszkańców Wrocławia w wieku 65+”.
Głównym celem programu jest zmniejszenie liczby zachorowań na grypę wśród mieszkańców Wrocławia w wieku 65 plus poprzez prowadzenie edukacji zdrowotnej oraz wykonywanie szczepień ochronnych przeciwko grypie. Program jest coroczną inicjatywą Samorządu i w całości finansowany jest z budżetu miasta Wrocławia.
Wirusy brodawczaka ludzkiego (HPV), są bardzo powszechne. Do zakażenia dochodzi drogą bliskich kontaktów cielesnych. Wirusem można się zarazić od osób, które nie mają żadnych objawów, często także nie wiedzą, że są zakażone wirusami HPV. Możliwe jest kilkukrotne zakażenie wirusami HPV w ciągu życia. Zakażenie może nie wywołać problemów zdrowotnych i ustąpić samoistnie. Może także jednak przejść w przewlekłe zakażenie i w zależności od typu wirusa – objawić się jako brodawki skórne, płciowe lub prowadzić do rozwoju chorób nowotworowych.
Wrocław od 2010 roku zapewnia bezpłatne szczepienia przeciwko HPV dla 13-letnich Wrocławianek, w 2020 r. rozpoczęto także szczepienia chłopców stan na (na 3.11.2020, 474 chłopców). Szczegóły dotyczące projektu.
Każdą wątpliwość dotyczącą szczepionek powinien wyjaśnić lekarz. Szukając w Internecie informacji o szczepionkach, należy sięgać do wiarygodnych źródeł. Aby pomóc je znaleźć, WHO dokonała przeglądu i "certyfikowała" wiele witryn internetowych na całym świecie, które zawierają wyłącznie informacje oparte na wiarygodnych dowodach naukowych i niezależnych recenzjach czołowych ekspertów technicznych. Wszystkie te strony internetowe są członkami Vaccine Safety Net. Z polskich stron www.szczepienia.pzh.gov.pl
"O szczepieniach w przystępny sposób" podczas, którego wykłady poprowadziły ekspertki z Uniwersytetu Wrocławskiego „Skład szczepionek – czy jest się czego bać?" oraz Instytut Immunologii i Terapii Doświadczalnej PAN "Co by było, gdyby nie było szczepionek".